- معلومات عنا
- مدونة
- العقم
- علاجات أطفال الأنابيب
- التطورات الجديدة في عمليات التلقيح الصناعي
- علاج أطفال الأنابيب في قبرص
- أطفال الأنابيب للنساء فوق سن الأربعين
- التلقيح الصناعي للنساء فوق سن الخمسين
- IUI
- التلقيح الاصطناعي المصغر
- أطفال الأنابيب + الحقن المجهري
- التلقيح الاصطناعي السيتوبلازمي
- دورة التلقيح الاصطناعي الترادفية
- التبرع بالبويضات
- التبرع بالجنين
- التبرع بالحيوانات المنوية
- الجنس - اختيار الجنس
- تأجير الأرحام الحملي
- تأجير الأرحام مثلي الجنس من نفس الجنس
- سحب الحيوانات المنوية جراحيًا
- التشخيص الجيني قبل الزرع PGD
- تجميد البويضات
- اختيار الجنس باستخدام بيض المتبرع
- الوقاية من مرض فقر الدم المنجلي
- التعليمات
- يسافر
- معلومات عنا
- مدونة
- العقم
- علاجات أطفال الأنابيب
- التطورات الجديدة في عمليات التلقيح الصناعي
- علاج أطفال الأنابيب في قبرص
- أطفال الأنابيب للنساء فوق سن الأربعين
- التلقيح الصناعي للنساء فوق سن الخمسين
- IUI
- التلقيح الاصطناعي المصغر
- أطفال الأنابيب + الحقن المجهري
- التلقيح الاصطناعي السيتوبلازمي
- دورة التلقيح الاصطناعي الترادفية
- التبرع بالبويضات
- التبرع بالجنين
- التبرع بالحيوانات المنوية
- الجنس - اختيار الجنس
- تأجير الأرحام الحملي
- تأجير الأرحام مثلي الجنس من نفس الجنس
- سحب الحيوانات المنوية جراحيًا
- التشخيص الجيني قبل الزرع PGD
- تجميد البويضات
- اختيار الجنس باستخدام بيض المتبرع
- الوقاية من مرض فقر الدم المنجلي
- التعليمات
- يسافر
الإجهاض
الإجهاض المتكرر (المتكرر) وخيارات العلاج
إن فقدان الحمل قد يكون تجربة مؤلمة للغاية بالنسبة للأزواج. تشير الدراسات إلى أن أكثر من خُمس النساء اللاتي يعانين من فقدان الحمل تظهر عليهن أعراض القلق والاكتئاب. وعندما يكون فقدان الحمل مرة واحدة له مثل هذه التأثيرات المؤلمة، فإن فقدان الحمل المتكرر قد يكون له آثار نفسية مدمرة.
الإجهاض المتكرر، المعروف أيضًا باسم فقدان الحمل المتكرر، يُعرَّف عمومًا بأنه حدوث فقدان حمل متتالي مرتين أو أكثر قبل 20 أسبوعًا من الحمل. تؤثر هذه الظاهرة على حوالي 1-2% من النساء في سن الإنجاب وتحمل عواقب جسدية وعاطفية كبيرة (لجنة الممارسة للجمعية الأمريكية للطب التناسلي، 2012). على عكس حالات الإجهاض المعزولة، والتي غالبًا ما تُعزى إلى تشوهات كروموسومية عشوائية، فإن حالات الإجهاض المتكررة تكون أكثر احتمالية بسبب أمراض كامنة. أحد الأشياء الأولى التي يجب معالجتها هو عندما تعاني المريضة من حالات الإجهاض. قد تشير حالات الإجهاض التي تحدث في فترات حمل مختلفة إلى عوامل مختلفة. يساعد فهم هذه الأسباب في توجيه الإدارة الفعالة والدعم للأزواج المتضررين.
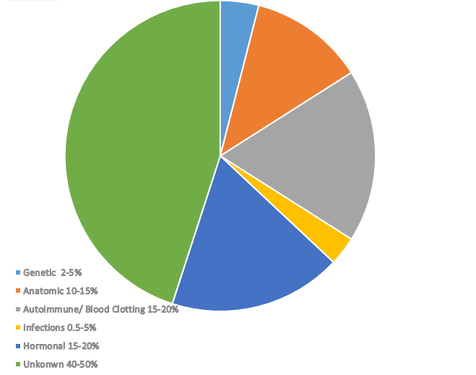
في حين أن هناك عددًا من العوامل الثابتة التي يمكن ربطها بفقدان الحمل المتكرر، فإن أسباب ما يقرب من نصف حالات الحمل المتكررة لا تزال لغزًا. تشكل العوامل المناعية الذاتية والمشاكل الهرمونية ومشاكل تخثر الدم مجتمعة ما يقرب من 70% من جميع الأسباب المعروفة. لذلك، عندما تمر المرأة بعدد من حالات الإجهاض، فإن نقطة البداية للاختبار عادة ما تنطوي على أحد هذه المجالات الثلاثة.
أسباب الإجهاض المتتالي
من المعروف أن الأسباب التالية (بدون ترتيب محدد) قد تؤدي إلى فقدان الحمل بشكل متكرر:
1. العامل الوراثي
تشكل الأسباب الوراثية ما بين 2 إلى 5 في المائة من جميع حالات الإجهاض. ومن بين الأسباب الوراثية، تعد التشوهات الكروموسومية السبب الوراثي الرئيسي للإجهاض، حيث تمثل ما يقرب من 50 إلى 601 طن من الأجنة المفقودة في مرحلة مبكرة من الحمل والتي تحدث لأسباب وراثية. وتشمل هذه التشوهات عيوبًا كروموسومية عددية وبنيوية.
أ. اختلال الصيغة الصبغية
يعد اختلال الصيغة الصبغية، وهو عدد غير طبيعي من الكروموسومات، أحد أكثر أسباب الإجهاض شيوعًا. يعد التثلث الصبغي (وجود كروموسوم إضافي) أكثر حالات اختلال الصيغة الصبغية شيوعًا، وخاصة التثلث الصبغي للكروموسومات 16 و21 و22. كما أن متلازمة تيرنر (X) شائعة أيضًا بين حالات الإجهاض، ولكنها نادرًا ما تكون قابلة للحياة بعد الأشهر الثلاثة الأولى (هاسولد وهانت، 2001). غالبًا ما تحدث حالات اختلال الصيغة الصبغية بسبب عدم انفصال الانقسام المنصف، وهي العملية التي تفشل فيها الكروموسومات في الانفصال بشكل صحيح أثناء انقسام الخلايا في الأمشاج، مما يؤدي إلى أجنة ذات محتوى كروموسومي غير طبيعي (ناجاوكا وآخرون، 2012).
ب. الشذوذ الكروموسومي البنيوي
تساهم أيضًا التشوهات الكروموسومية البنيوية، بما في ذلك الانتقالات والانعكاسات والحذف، في الإجهاض المتكرر. تحدث الانتقالات عندما يتم إعادة ترتيب أجزاء الكروموسوم بين الكروموسومات غير المتجانسة. قد لا تؤثر الانتقالات المتوازنة، التي لا تؤدي إلى اكتساب أو فقدان صافٍ للمادة الوراثية، على الفرد ولكنها قد تؤدي إلى الإجهاض إذا عطلت الكروموسومات المعاد ترتيبها نمو الجنين (ستيفنسون وآخرون، 2002). غالبًا ما يمكن لتحليل النمط النووي للوالدين الكشف عن التشوهات البنيوية لدى الأزواج الذين يعانون من فقدان الحمل المتكرر.
ج. المتلازمات الوراثية والطفرات الجينية المفردة
على الرغم من أن التشوهات الكروموسومية مهمة، إلا أن الطفرات الجينية الفردية أو المتلازمات الجينية يمكن أن تزيد أيضًا من خطر الإجهاض.
ج1. المتلازمات الوراثية الوراثية
يمكن أن تساهم الحالات الوراثية، بما في ذلك المتلازمات الجسدية المتنحية أو الجسدية السائدة، في فقدان الحمل. على سبيل المثال، يمكن أن تؤدي الطفرات في جين FOXL2، المرتبطة بمتلازمة Blepharophimosis-ptosis-Epicanthus Inversus، إلى خلل في المبيض، مما يزيد من خطر الإجهاض (Crisponi et al., 2001).
ج2. الطفرات الجينية المرتبطة بالتخثر
وقد ارتبطت الطفرات الجينية المحددة التي تسبب تجلط الدم، أو زيادة تخثر الدم، بالإجهاض. ويمكن أن تؤدي الطفرات في جينات مثل F5 (عامل لايدن الخامس) وF2 (البروثرومبين) إلى تخثر دم غير طبيعي في المشيمة، مما يضعف تدفق الدم ويؤدي في النهاية إلى الإجهاض (ري وآخرون، 2003). وعلى الرغم من أن تجلط الدم هو حالة متعددة العوامل، فإن الاستعداد الوراثي هو عامل مساهم في بعض حالات فقدان الحمل المتكررة.
د. العوامل الوراثية وعمر الوالدين
كما تساهم التغيرات الجينية، وهي عبارة عن تعديلات وراثية في التعبير الجيني لا تنطوي على تغييرات في تسلسل الحمض النووي، في زيادة خطر الإجهاض. على سبيل المثال، يمكن لأخطاء مثيلة الحمض النووي أن تعطل التعبير الجيني في الجنين، مما يؤدي إلى توقف النمو والإجهاض.
د1. عمر الوالدين
ترتبط أعمار الأمهات والأب المتقدمة بزيادة مخاطر التشوهات الجينية، ويرجع ذلك في المقام الأول إلى تراكم الطفرات في الخلايا الجرثومية بمرور الوقت. تتعرض النساء فوق سن 35 عامًا لخطر أكبر لإنتاج بويضات بها أخطاء كروموسومية، مما يؤدي إلى الإجهاض (هاسولد وتشيو، 1985). وبالمثل، ارتبط تقدم سن الأب بتفتت الحمض النووي في الحيوانات المنوية، مما قد يزيد من خطر الإجهاض بسبب نمو الجنين غير الطبيعي (كومار وآخرون، 2012).
د2. اضطرابات الطبع
ترتبط اضطرابات البصمة الوراثية، حيث يتم التعبير عن جينات معينة بطريقة خاصة بالوالد الأصلي، بخطر الإجهاض. يمكن أن تؤدي الأخطاء في البصمة الوراثية إلى اضطرابات مثل متلازمة برادر ويلي أو متلازمة أنجلمان، والتي يمكن أن تؤدي إلى الإجهاض أو نتائج الحمل السلبية (تشونج وهوتشينسون، 2000).
لقد عزز التقدم في تكنولوجيات الجينوم بشكل كبير فهم الأسباب الجينية للإجهاض. تسمح تقنية التسلسل عالي الإنتاجية وتحليل مجموعة الكروموسومات الدقيقة (CMA) والاختبار الجيني قبل الزرع (PGT) بإجراء تحليل كروموسومي وجيني مفصل للأجنة والآباء.
1. تحليل مجموعة الكروموسومات الدقيقة (CMA)
لقد حلت تقنية CMA محل اختبار النمط النووي في العديد من العيادات باعتبارها الاختبار الأساسي لتحديد التشوهات الكروموسومية في أنسجة الإجهاض. وتكتشف هذه التقنية الاختلالات الكروموسومية دون المجهرية التي قد يغفلها اختبار النمط النووي التقليدي، مما يوفر نظرة ثاقبة لأسباب الإجهاض غير المبرر (Reddy et al., 2012).
2. تسلسل الجيل التالي (NGS)
لقد سهّلت تقنية الجيل التالي من الجين التعرف على الطفرات الجينية الفردية والتشوهات الجينية الصغيرة التي تساهم في الإجهاض. كما ساعدت في اكتشاف جينات جديدة مرتبطة بفقدان الحمل المبكر، مما يوفر مزيدًا من الأفكار حول الأسباب الجينية (Xu et al., 2020). عندما يعاني المرضى من فقدان الحمل المتعدد، تصبح دورة التلقيح الاصطناعي التي تنطوي على اختبار الجيل التالي من الجين أداة فعالة للغاية. لا يتم ذلك فقط في حالات الإجهاض المتكررة، ولكنه أيضًا أداة فعالة في حالات فشل التلقيح الاصطناعي المتكررة.
2. التشوهات التشريحية
يمكن أن تؤدي التشوهات البنيوية داخل الجهاز التناسلي إلى إعاقة عملية الانغراس، أو تعطيل النمو الطبيعي للجنين، أو تؤدي إلى قصور المشيمة، وكل هذه العوامل يمكن أن تساهم في حدوث حالة إجهاض غير مرغوب فيها. وقد تم تقدير أن التشوهات التشريحية تساهم في ما يصل إلى 15% من جميع حالات الإجهاض.
• التشوهات الرحمية الخلقية:يمكن أن تزيد التشوهات الرحمية، مثل الرحم ذو الحاجز أو الرحم ثنائي القرن أو الرحم أحادي القرن، من خطر الإجهاض. يرتبط الرحم ذو الحاجز، حيث يقسم الحاجز الليفي تجويف الرحم، بشكل خاص بارتفاع معدلات الإجهاض. قد لا يدعم الحاجز تدفق الدم الكافي للجنين المزروع، مما يؤدي إلى قصور المشيمة وفقدان الحمل (Grimbizis et al., 2001). وقد ثبت أن التصحيح الجراحي للحاجز يحسن نتائج الحمل.
• التشوهات الرحمية المكتسبة:يمكن أن تتداخل حالات مثل الأورام الليفية (خاصة الأورام الليفية تحت المخاطية التي تشوه تجويف الرحم) والالتصاقات داخل الرحم (الندبات داخل الرحم، والتي غالبًا ما تكون نتيجة لعمليات جراحية أو عدوى سابقة) مع عملية الزرع أو نمو الجنين. يمكن لهذه الهياكل أن تشوه شكل تجويف الرحم، وتقلل المساحة، وتحد من تدفق الدم إلى الجنين النامي، وبالتالي تزيد من خطر الإجهاض (سارافيلوس وآخرون، 2008).
3. اضطرابات الغدد الصماء (مشاكل هرمونية)
من المعروف أن الاضطرابات الهرمونية تساهم بشكل جيد في الإجهاض المتكرر، ويرجع ذلك في المقام الأول إلى تأثيرها على التوازن الهرموني واستقبال الرحم. ومن المعروف أن المشكلات الهرمونية تلعب دورًا في 15-20% من حالات الإجهاض المتكررة.
• متلازمة تكيس المبايض:متلازمة تكيس المبايض هي اضطراب غددي شائع يتميز بعدم انتظام التبويض وفرط الأندروجين ومقاومة الأنسولين. يمكن أن تؤدي مستويات الأنسولين المرتفعة لدى النساء المصابات بمتلازمة تكيس المبايض إلى ضعف نمو بطانة الرحم وقد تساهم في فقدان الحمل المبكر (Boomsma et al., 2006). علاوة على ذلك، يمكن أن يؤدي اختلال التوازن الهرموني المرتبط بمتلازمة تكيس المبايض إلى تعطيل المرحلة الأصفرية (الفترة التي تلي التبويض عندما يستعد بطانة الرحم لزرع الجنين)، مما قد يؤدي إلى بيئة رحمية غير مناسبة للزرع.
• عيب الطور الأصفر: إن المرحلة الأصفرية، التي ينظمها البروجسترون الذي ينتجه الجسم الأصفر بعد التبويض، تشكل أهمية بالغة للحفاظ على بيئة بطانة الرحم المثالية للانغراس ودعم الجنين في وقت مبكر. ويمكن أن يؤدي نقص إنتاج البروجسترون، المعروف باسم عيب المرحلة الأصفرية، إلى عدم كفاية تحضير بطانة الرحم، مما يضعف عملية الانغراس ويزيد من خطر الإجهاض.
• اضطرابات الغدة الدرقية:تلعب وظيفة الغدة الدرقية دورًا مهمًا في الحفاظ على الحمل. يمكن أن يؤدي قصور الغدة الدرقية (قصور الغدة الدرقية) إلى عدم كفاية إنتاج هرمونات الغدة الدرقية، والتي تعد ضرورية لنمو الجنين، وخاصة في الأشهر الثلاثة الأولى عندما يعتمد الجنين على هرمونات الغدة الدرقية الأمومية. حتى في النساء اللواتي يعانين من قصور الغدة الدرقية (وظيفة الغدة الدرقية الطبيعية)، فإن وجود أجسام مضادة ذاتية للغدة الدرقية، وخاصة أجسام مضادة لبيروكسيديز الغدة الدرقية (TPO)، يرتبط بزيادة خطر الإجهاض بمقدار 2-3 أضعاف (Thangaratinam et al., 2011). قد تؤثر هذه الأجسام المضادة على الجهاز المناعي للأم، مما يضعف بيئة الرحم.
4. العوامل المناعية
يجب أن يتكيف الجهاز المناعي لدعم الحمل، حيث أن الجنين يختلف وراثيًا عن الأم. ويمكن أن يؤدي أي خلل في هذا التكيف إلى الإجهاض.
• متلازمة أضداد الفوسفوليبيد:متلازمة الفوسفوليبيدات هي حالة من أمراض المناعة الذاتية تتميز بوجود أجسام مضادة للفوسفوليبيد، مثل مضادات تخثر الذئبة والأجسام المضادة للكارديوليبين. تزيد هذه الأجسام المضادة من خطر تكوين الجلطات داخل الأوعية الدموية، بما في ذلك تلك الموجودة في المشيمة. تقلل الجلطات المشيمية من توصيل الأكسجين والمغذيات إلى الجنين، مما يؤدي إلى الإجهاض. متلازمة الفوسفوليبيد هي سبب موثق جيدًا لفقدان الحمل المتكرر، وعادةً ما تتضمن إدارتها العلاج بمضادات التخثر (راي وآخرون، 2005).
• شذوذ الخلايا القاتلة الطبيعية:تلعب الخلايا القاتلة الطبيعية دورًا في بداية الحمل، حيث تساعد في نمو المشيمة. ويُفترض أن المستويات المرتفعة من الخلايا القاتلة الطبيعية أو وظائف الخلايا القاتلة الطبيعية غير الطبيعية تساهم في الإجهاض المتكرر، حيث قد تهاجم الخلايا القاتلة الطبيعية المفرطة النشاط خلايا المشيمة. ومع ذلك، لا يزال الدور الدقيق للخلايا القاتلة الطبيعية في الإجهاض محل جدال، مع وجود أدلة متضاربة حول ما إذا كان تعديل الخلايا القاتلة الطبيعية يحسن نتائج الحمل (Quenby et al., 2009).
5. اضطرابات التخثر
تعد اضطرابات تخثر الدم الوراثية عبارة عن حالات وراثية تجعل الأفراد أكثر عرضة لتخثر الدم غير الطبيعي، وهو ما قد يكون له آثار سلبية أثناء الحمل.
• طفرة العامل الخامس لايدن:تؤدي هذه الطفرة إلى مقاومة البروتين المنشط C، وهو مضاد تخثر مهم، مما يؤدي إلى حالة فرط تخثر الدم. أثناء الحمل، يمكن أن تؤدي هذه الطفرة إلى تجلط المشيمة (تكوين جلطة في المشيمة)، مما يضعف إمداد الجنين بالأكسجين والمغذيات، مما قد يسبب الإجهاض، وخاصة في الثلث الثاني من الحمل (برستون وآخرون، 2002).
• طفرة جين البروثرومبين:تعمل هذه الطفرة أيضًا على تعزيز حالة فرط التخثر، مما يزيد من خطر تجلط الدم في المشيمة. والنساء المصابات بهذه الطفرة معرضات لخطر الإجهاض بشكل أكبر، وخاصة في أواخر الحمل.
• نقص البروتين C و S:البروتين C والبروتين S من مضادات التخثر الطبيعية. ويؤدي نقص هذين البروتينين إلى زيادة تكوين الجلطات، وهو ما قد يؤثر على وظيفة المشيمة. ومع ذلك، فإن الارتباط بين الخثار الوريدي والإجهاض المبكر لا يزال مثيرًا للجدال، حيث تشير بعض الدراسات إلى أنهما أكثر ارتباطًا بمضاعفات الحمل المتأخرة (Lockwood, 2002).
6. نمط الحياة والعوامل البيئية
يمكن للعديد من عوامل نمط الحياة القابلة للتعديل أن تؤثر على نتائج الحمل.
• تدخين:يؤدي النيكوتين والسموم الأخرى الموجودة في دخان السجائر إلى إضعاف تدفق الدم في الرحم، مما يؤدي إلى خلق بيئة خالية من الأكسجين والتي قد تؤدي إلى تعطيل نمو الجنين وزيادة خطر الإجهاض. ويرتبط التدخين بارتفاع خطر حدوث تشوهات كروموسومية في الجنين، ربما بسبب الإجهاد التأكسدي الناتج عن التبغ (جرين وآخرون، 2007).
• تناول الكحول والكافيين:يرتبط الإفراط في تناول الكحول بتسمم الجنين، مما قد يساهم في الإجهاض. وقد ارتبط تناول كميات كبيرة من الكافيين (عادةً أعلى من 200-300 مجم يوميًا) بزيادة خطر الإجهاض، ربما بسبب تأثيراته على الأنظمة القلبية الوعائية والهرمونية التي تدعم الحمل (فورد وشوست، 2009).
• بدانة:ترتبط السمنة بارتفاع خطر الإجهاض بسبب اختلال التوازن الهرموني، وزيادة مقاومة الأنسولين، والالتهاب المزمن منخفض الدرجة. كما يمكن أن تؤدي السمنة إلى إضعاف قدرة بطانة الرحم على الاستقبال، وهو أمر بالغ الأهمية لنجاح عملية الزرع والحفاظ على الحمل (Metwally et al., 2008).
7. العدوى
يمكن أن تزيد بعض أنواع العدوى من خطر الإجهاض عن طريق التسبب في استجابات التهابية تؤدي إلى إتلاف أنسجة الجنين أو تعطيل الواجهة بين الأم والجنين. وفي حين أن الأسباب المعدية غالبًا ما تؤدي إلى فقدان الحمل أثناء المرحلة النشطة، إلا أن بعض أنواع العدوى يمكن أن تسبب مشاكل مزمنة يمكن أن تكون عاملاً في حالات الإجهاض المتكررة:
• الكلاميديا التراخومية واليوريا بلازما اليورياليتكوم:يمكن أن تسبب هذه البكتيريا التهاب بطانة الرحم المزمن، وهو التهاب يصيب بطانة الرحم، مما قد يضعف عملية الانغراس أو يعطل وظيفة المشيمة، مما يؤدي إلى الإجهاض. وقد ارتبطت العدوى المزمنة بهذه البكتيريا بنتائج سلبية على الحمل، على الرغم من أن الأدلة التي تربطها على وجه التحديد بالإجهاض المتكرر مختلطة (Baud et al., 2008).
• الفيروس المضخم للخلايا (CMV):الفيروس المضخم للخلايا هو فيروس الهربس الذي يمكن أن ينتقل إلى الجنين إذا أصيبت الأم به أثناء الحمل. يمكن أن تؤدي عدوى الفيروس المضخم للخلايا لدى الجنين إلى تشوهات في النمو وزيادة خطر الإجهاض، وخاصة عندما تحدث العدوى في وقت مبكر من الحمل. ومن المرجح أن تكون هذه مشكلة في المرحلة النشطة من العدوى.
8. أسباب غير مفسرة
تظل حوالي نصف حالات الإجهاض المتكررة غير مبررة على الرغم من التقييم الشامل. وقد تنطوي حالات الإجهاض المتكررة غير المبررة على تشوهات خفية في وظائف المناعة أو الجينات أو الهرمونات لا تستطيع الاختبارات التشخيصية الحالية اكتشافها. بالإضافة إلى ذلك، من المرجح أن تكون الأسباب متعددة العوامل في كثير من الحالات، حيث تساهم التشوهات البسيطة في أنظمة متعددة بشكل جماعي في فقدان الحمل (كوماراسامي وآخرون، 2014). في بعض الحالات، على الرغم من عدم وجود سبب معروف، يمكن اتخاذ تدابير وقائية معينة، ونلاحظ نتائج إيجابية مع هذه التدابير، مما يدل على أنه على الرغم من أن بعض المشاكل قد لا تظهر في المختبرات، إلا أنها قد تستجيب لمضادات التخثر والكورتيكوستيرويدات والمضادات الحيوية وغيرها من التدابير الوقائية.
مراجع
• بود، د.، ريجان، ل.، وجروب، ج. (2008). الدور الناشئ للكلاميديا والكائنات الحية المشابهة للكلاميديا في النتائج السلبية للحمل. الرأي الحالي في الأمراض المعدية، 21(1)، 70-76.
• بومسما، سي إم، وفوسر، بي سي، وماكلون، إن إس (2006). مضاعفات الحمل لدى النساء المصابات بمتلازمة تكيس المبايض. ندوات في الطب التناسلي، 24(1)، 35-43.
• تشونج، س.، وهوتشينسون، و. (2000). دور البصمة الجينية في التطور والمرض. ذا لانسيت، 355(9197)، 2117-2122.
• كوماراسامي، أ. وآخرون (2014). تجربة PROMISE: تأثيرات البروجسترون في حالات الإجهاض المتكررة. تقييم التكنولوجيا الصحية، 18(40)، 1-70.
• Crisponi, L., Deiana, M., Loi, A., et al. (2001). عامل النسخ المفترض FOXL2 متحور في متلازمة توسع الجفون/ تدلي الجفون/ انقلاب الجفن. Nature Genetics, 27(2), 159–166.
• فورد، إتش بي، وشوست، دي جيه (2009). فقدان الحمل المتكرر: علم الأسباب والتشخيص والعلاج. مراجعات في طب التوليد وأمراض النساء، 2(2)، 76-83.
• Grimbizis, GF, et al. (2001). تشوهات الرحم ونتائج العلاج بالتنظير الرحمي. Human Reproduction Update، 7(2)، 161-174.
• جرين، كيه إيه، وآخرون (2007). التدخين والإجهاض: مراجعة منهجية. مكافحة التبغ، 16(2)، 120-124.
• هاسولد، ت. وآخرون (2007). أصل اختلال الصيغة الصبغية لدى البشر. علم الوراثة الجزيئي البشري، 16(R2)، R203-R208.
• كومار، ن.، سينغ، أ.ك.، وياداف، ب. (2012). العقم عند الذكور: نظرة عامة على الجوانب الوراثية. مجلة الدراسات العليا للطب، 58(3)، 243-249.
• لوكوود، سي جيه (2002). آليات النزيف الرحمي. انقطاع الطمث، 9(6)، 411-417.
• متولي، م. وآخرون (2008). تأثير السمنة على الوظيفة الإنجابية للأنثى. مراجعات السمنة، 9(5)، 456-468.
• ناجاوكا، إس آي، هاسولد، تي جيه، وهانت، بي إيه (2012). اختلال الصيغة الصبغية لدى البشر: الآليات والرؤى الجديدة حول مشكلة قديمة. مراجعات الطبيعة الجينية، 13(7)، 493-504.
• لجنة الممارسة للجمعية الأمريكية للطب التناسلي. (2012). تعريفات العقم وفقدان الحمل المتكرر. الخصوبة والعقم، 98(3)، 1-2.
• بريستون، إف إي، وآخرون (2002). زيادة فقدان الجنين لدى النساء المصابات بفرط تجلط الدم. ذا لانسيت، 356(9225)، 270-273.
• كوينبي، س. وآخرون (2009). كريات الدم البيضاء في بطانة الرحم قبل الزرع لدى النساء اللاتي يعانين من الإجهاض المتكرر. الإنجاب البشري، 14(8)، 2386-2391.
• راي، ر. وآخرون (2005). الأجسام المضادة للفوسفوليبيد في الإجهاض المتكرر. الإنجاب البشري، 10(7)، 1818-1823.
• ريدي، يو إم، وبيج، جي بي، وسادي، جي آر (2012). دور مجموعات الحمض النووي الدقيقة في تقييم موت الجنين. المجلة الأمريكية لأمراض النساء والولادة، 207(4)، 279-288.
• ري، إي.، كان، إس آر، ديفيد، إم.، وشرير، آي. (2003). الاضطرابات الخثارية وفقدان الجنين: تحليل تلوي. لانسيت، 361(9361)، 901-908.
• سارافيلوس، إس إتش، وآخرون (2008). نمط فقدان الحمل في التشوهات الرحمية. الطب الحيوي التناسلي عبر الإنترنت، 17(1)، 134-138.
• ستيفنسون، إم دي، وأورتاني، كيه إيه، وروبنسون، دبليو بي (2002). التحليل الخلوي الوراثي للإجهاض لدى الأزواج الذين يعانون من الإجهاض المتكرر: دراسة حالة وشاهد. الإنجاب البشري، 17(2)، 446-451.
• ثانجاراتينام، س. وآخرون (2011). الأجسام المضادة الذاتية للغدة الدرقية وخطر الإجهاض. المجلة الطبية البريطانية، 342، د2616.
• Xu, Y., Li, L., Zhang, H., et al. (2020). التطبيق السريري لتسلسل الإكسوم الكامل في حالات فقدان الحمل المتكرر. مجلة الطب السريري، 9(4)، 1156.
مركز شمال قبرص لأطفال الأنابيب
مركز شمال قبرص لأطفال الأنابيب هو عيادة خصوبة تركز على المريض ، ويقع ضمن “مستشفى النخبة للأبحاث والجراحة"في نيقوسيا، قبرص. تعد عيادتنا واحدة من عيادات الخصوبة الأكثر تقدمًا في العالم، حيث تقدم مجموعة واسعة من خيارات العلاج بأسعار معقولة.
اتصل-بنا
هاتف
إنجليزي: +90 548 875 8000
فرنسي: +90 548 876 8000
اللغة التركية: +90 542 869 8000
عربي: +90 548 875 8000
ألمانية: +90 548 830 1987
الروسية: +90 548 828 9955
بريد إلكتروني
info@northcyprusivf.net
© 2020 LowCostIVF - جميع الحقوق محفوظة. سياسة الخصوصية